Omuz ve boyun üzerine düşmeler, brakiyal pleksusa komşu kemik kırıkları, ateşli silah yaralanmaları ve delici-kesici alet yaralanmaları brakiyal pleksusta zedelenmeye neden olmaktadır. Erişkinlerde emniyet kemeri, çocuklarda ve askerlerde ağır sırt çantasının uzun kullanımı plexus brachialis lezyonlarına neden olabilmektedir. Plexus brachialis doğum, motorsiklet, kayak, dağcılık kazaları, kolun bir yerde asılı kalması ve koldan çekilerek sürüklenme ile de zedelenebilir. Doğuma bağlı brakiyal pleksus lezyonları ilk defa Smellie ve Duchenne tarafından tanımlanırken Erb yetişkinlerde benzer bir paralizi tanımlamıştır.
Günümüzde doğum yöntemleri gelişmiş olmasına rağmen bu tip lezyonlar % 1-3 oranında görülmektedir. Yenidoğanlarda meydana gelen brakiyal pleksus lezyonlarının birçoğu kendiliğinden iyileşir. % 4-10 oranında ise nörolojik defisit bırakır.
Brakiyal pleksus lezyonlarında tanı, ayırıcı tanı ve lezyonun boyutu genelde klinik bulgular ve fizik muayene yardımı ile yapılmasına rağmen, radyolojik görüntüler yardımcı tanı yöntemleri olarak kullanılmaktadır. Travma öyküsü olan
bütün hastalarda servikal bölge ve omuz röntgeni alınmalıdır. Herhangi bir kırık, subluksasyon veya dislokasyon bulgusu tabloya eklenen ve sonucu karıştıran ek nörolojik defisitleri izah edebilir.
MRG spinal hastalıkların tanısında diğer görüntüleme yön-temlerinin çoğunu geride bırakmasına rağmen kök avulsiyonu görüntülemesinde myelografi ve myelo BT tetkikleri halen ilk tercih edilen yöntemlerdir. Uygun zamanda yapılmış ve iyi bir şekildeyorumlanmış elektrofizyolojik tetkikler pleksus lezyonlarında ilk değerlendirme ve takip açısından önemli olabilir. Bu tetkikler üst ekstremite ve omuz kaslarının EMG’si, para-vertebral kasların EMG’si, motor ve duyu iletim hızları ve somatosensoriyel uyarılmış potan-siyellerden oluşmakta ve özellikle kök avulsiyonu tanısını koymakta yararlı olmaktadır.
Pediatrik plexus brachialis travmaları; erişkinlerdeki travmalara benzer, patoloji sinirin gövdesinde, trunkusta, kökünde veya omurilik seviyesinde olabilir. Hangi seviyede olursa olsun, bu çocuklarda konservatif tedavi ile % 95’e varan iyileşmeler bildirildiğinden özellikle ilk 3 ay cerrahi girişim önerilmemektedir. İlk iki haftada düzelme gösteren-lerde prognoz çok iyidir. İlk 3-6 ayda iyileşme göstermeyenlerde prognoz çok kötü olarak bildirilmektedir. İyileşme süreci 12-18 ay sürebilir. İlk 3 ayda düzelme göstermeyen hastalarda yapılan cerrahi girişimlerin sınırlı sonuçları olmuş, minimal fonksiyon elde edilebilmiştir. Eklem hareketlerini sağlamak için fizik tedavi proğramına alınabilir. Amaç kas gücünü korumak, zayıf kasları kuvvetlendirmek ve ağrıyı dindirmektir.
BRAKİYAL PLEKSUS YARALANMALARI
Omuz ve boyun üzerine düşmeler, plexus brachialis’e komşu kemik kırıkları, ateşli silah yaralanmaları ve delici-kesici alet yaralanmaları plexus brachialis’de zedelenmeye neden olmaktadır. Erişkinlerde emniyet kemeri, çocuklarda ve askerlerde ağır sırt çantasının uzun kullanımı plexus brachialis lezyonlarına neden olabilmektedir.
Plexus brachialis doğum, motorsiklet, kayak, dağcılık kazaları, kolun bir yerde asılı kalması ve koldan çekilerek sürüklenme ile de zedelenebilir. Doğuma bağlı plexus brachialis lezyonları ilk defa Smellie ve Duchenne tarafından tanımlanırken Erb yetişkinlerde benzer bir paralizi tanımlamıştır.Günümüzde doğum yöntemleri gelişmiş olmasına rağmen bu tip lezyonlar % 1-3 oranında görülmektedir. Yenidoğanlarda meydana gelen plexus brachialis lezyonlarının birçoğu kendiliğinden iyileşir. % 4-10 oranında ise nörolojik defisit bırakır.
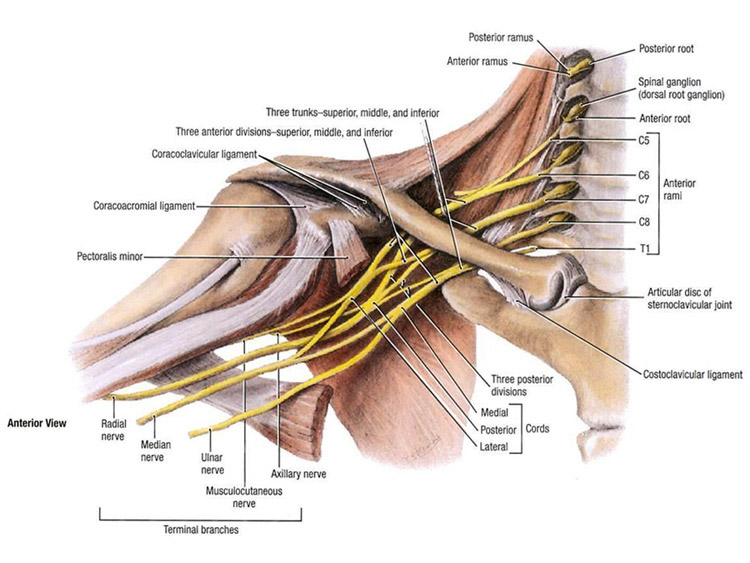
Plexus brachialis beşinci, altıncı, yedinci ve sekizinci servikal ve birinci torakal ( C5, C6, C7, C8 ve T1) n. spinalislerin ramus ventralislerinin birleşmesi sonrası oluşur.
C4 ve T2 n. spinalislerin ramus ventralislerinden de çoğunlukla birer dal plexus brachialis oluşumuna katılabilir.
Plexus brachialis yaralanmaları bölgesel olarak supraklaviküler, infraklaviküler ve aksiller olmak üzere 3 grupta incelenir. Yaralanmalar kök, trunkus, fasikulus ve periferik sinirlerin yaralanması olarak 4 gruba ayrılır. Bu lezyonlarda tedaviden önce lezyonun yeri kesin bilinmelidir. Plexus brachialis lezyonlarında 1950 yılından önce amputasyon yapılırken sonyıllarda mikrocerrahi tekniklerin ilerlemesiyle plexus brachialis yaralanmalarındaamputasyon yerine tedavi yoluna gidilmiş ve bu amaçla kopan sinirlere n.intercostalisler’den, n. accessorius’tan, n. thoracicus longus’tan ve plexus cervicalis dallarından sinir transferleri yapılmış ve başarılı sonuçlar alınmıştır. Günümüzde kabul edilebilir amputasyon oranı maksimum % 5’dir.
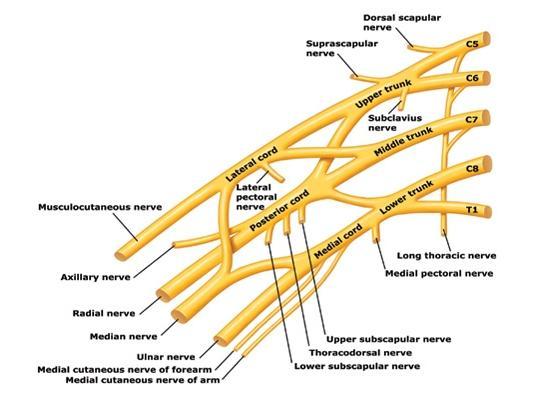
Spinal sinirlerin arka dalları sırt kaslarını, vertebral eklemleri ve sırt derisini inerve eder. Spinal sinirlerin ön dalları ise üst ekstremiteyi, alt ekstremiteyi ve vücut ön duvarını inerve eder ve büyük sinir pleksuslarını oluştururlar.
Spinal sinirlerin ön dalları ventral kökenli gövde kasları ile etraf kaslarına motor, gövdenin ön ve yan kısımları ile bu kısımları örten deriye sensitif lifler verir. Ön dallar torakal spinal sinirler hariç birbirleriyle birleşerek bir takım sinir plexusları yaparlar.
Spinal sinirlerin ön dallarının oluşturdukları plexuslar:
1. plexus cervicalis
2. plexus brachialis
3. plexus lumbalis
4. plexus sacralis
5. plexus pudentalis
6. plexus coccygeus
Plexus brachialis lezyonları primer veya sekonder olabilir. Aksiller fibrozis, Hodgkin hastalığı, lenfoma, akciğer hastalıkları sonucu etkilenebilir. Akciğer, meme, tiroid, baş ve boyun tümörü metastazı olabilir. Boyun ve göğüs ön duvar radyoterapisi sonucu hasarlanabilir. Plexus brachialis’in nöromusküler hamartomu nadir görülen benign tümördür. Plexus brachialis lezyonlarının tedavisinde lezyonun lokalizasyonu çok önemlidir. Bu amaçla lezyonlar supraklaviküler ve infraklaviküler olarak ikiye ayrılır.Ayrıca yaklaşım bölgesine göre de sinir kökü, trunkus, fasikulus ve terminal dallarınyaralanması olarak dört gruba ayrılır.
Plexus brachialis’in üst bölümündeki (C5, C6, truncus superior) zedelenmeler Erb paralizisi olarak tanımlanır. Kökler % 25 etkilenir ve omuz ile dirsek arasındaki kasları ilgilendirir. Bu çeşit felçte ön kolun pronasyonu, kolda iç rotasyon, dirsekte tam ekstensiyon ve omuzda adduksiyon bulunur. Erb-Duchenne (C5-C6-C7) tipi felçte ise omuz adduksiyonu, ön kol pronasyonu, iç rotasyonu ve dirsekte hafif fleksiyon bulunur.
Plexus brachialis akut lezyonlarında acil ve erken, plexus brachialis anomalilerinde düzeltici cerrahi tedavi önerilmektedir. Yaralanmanın mekanizması, zaman ve defisitin gelişimini detaylı ve kronolojik olarak kaydetmek önem taşımaktadır. Trafik kazaları, yüksekten düşme ve buna benzer yüksek enerjili deseleran travmalarda traksiyon yaralanması ve kök avulsiyonu daha yüksek oranla görülmektedir.
Plexus brachialis lezyonlarında tanı, ayırıcı tanı ve lezyonun boyutu genelde klinik bulgular ve fizik muayene yardımı ile yapılmasına rağmen, radyolojik görüntüler yardımcı tanı yöntemleri olarak kullanılmaktadır. Travma öyküsü olan
bütün hastalarda servikal bölge ve omuz röntgeni alınmalıdır. Herhangi bir kırık, subluksasyon veya dislokasyon bulgusu tabloya eklenen ve sonucu karıştıran ek nörolojik defisitleri izah edebilir. MRG spinal hastalıkların tanısında diğer görüntüleme yöntemlerinin çoğunugeride bırakmasına rağmen kök avulsiyonu görüntülemesinde myelografi ve myelo BT tetkikleri halen ilk tercih edilen yöntemlerdir.
Uygun zamanda yapılmış ve iyi bir şekildeyorumlanmış elektrofizyolojik tetkikler pleksus lezyonlarında ilk değerlendirme ve takip açısından önemli olabilir . Bu tetkikler üst ekstremite ve omuz kaslarının EMG’si, paravertebral kasların EMG’si, motor ve duyu iletim hızları ve somatosensoriyel uyarılmış potansiyellerden oluşmakta ve özellikle kök avulsiyonu tanısını koymakta yararlı olmaktadır. İlk elektrofizyolojik tetkik travmadan en az 3 hafta sonra yapılmalıdır. Bu 3haftalık süre aksonotmezis veya nörotmezis lezyonları sonrası Walleriendejenerasyonunun gelişmesi için gereken zamandır. Daha erken yapıldığı zaman kasdenervasyonu ve sinir iletimindeki kesintiler gösterilemeyebilir. Kas denervasyon bulguları etkilenen seviye için spesifik olmadığından kökten başlanarak pleksusun distaline kadar her hangi bir seviyede var olan bir lezyonu gösterebilir.
Düzenli aralıklarla yapılan EMG ve sinir iletim hızı çalışmaları bulguları ilk elde edilen bulgularla karşılaştırılır ve özellikle konservatif kalınan durumlarda lezyonun seyiri takip edilir. Delici ve kesici alet yaralanmalarında yara temiz ise ilk 48 saatte cerrahi onarım önerilir. Kurşun yaralanmalarıda genelde sinirleri anatomik olarak sağlam olmasına rağmen fonksiyonel olarak ve yaygın bir şekilde kurşun tarafından hasar görmüş, klinik olarak komplet lezyon grubuna girmektedir. Anatomik devamlılık bozulmadığından dolayı bu lezyonlar yüksek oranla iyileşme kabiliyetine sahiptirler. Bu grupta ilk seçenek konservatif tedavidir. Eksplorasyon öncesi altı ay bekleme önerilmektedir.
Pediatrik plexus brachialis travmaları; erişkinlerdeki travmalara benzer, patoloji sinirin gövdesinde, trunkusta, kökünde veya omurilik seviyesinde olabilir. Hangi seviyede olursa olsun, bu çocuklarda konservatif tedavi ile % 95’e varaniyileşmeler bildirildiğinden özellikle ilk 3 ay cerrahi girişim önerilmemektedir. İlk iki haftada düzelme gösterenlerde prognoz çok iyidir. İlk 3-6 ayda iyileşme göstermeyenlerde prognoz çok kötü olarak bildirilmektedir. İyileşme süreci 12-18 ay sürebilir. İlk 3 ayda düzelme göstermeyen hastalarda yapılan cerrahi girişimlerin sınırlı sonuçları olmuş, minimal fonksiyon elde edilebilmiştir.
Eklem hareketlerini sağlamak için fizik tedavi proğramına alınabilir. Amaç kas gücünü korumak, zayıf kasları kuvvetlendirmek ve ağrıyı dindirmektir.
CERRAHİDE KULLANILAN TEKNİKLER
1. Nörolizis
2. Nöroma eksizyonu
3. Sinir grefti
4. Nörotizasyon